Rolul esențial al dezinfectării ventilatoarelor și incubatoarelor în prevenirea infecțiilor nosocomiale în secțiile de terapie intensivă și neonatologie
În spitale, în special în secțiile de terapie intensivă (ATI) și neonatologie, echipamentele medicale precum incubatoarele și ventilatoarele reprezintă elemente vitale în îngrijirea pacienților, dar pot deveni, totodată, surse majore de infecții nosocomiale dacă nu sunt dezinfectate corespunzător. Această problemă este extrem de importantă, având în vedere că infecțiile în mediul spitalicesc pot duce la complicații severe, inclusiv la sepsis neonatal sau infecții cu germeni multirezistenți.
Riscurile de contaminare ale echipamentelor de ventilație
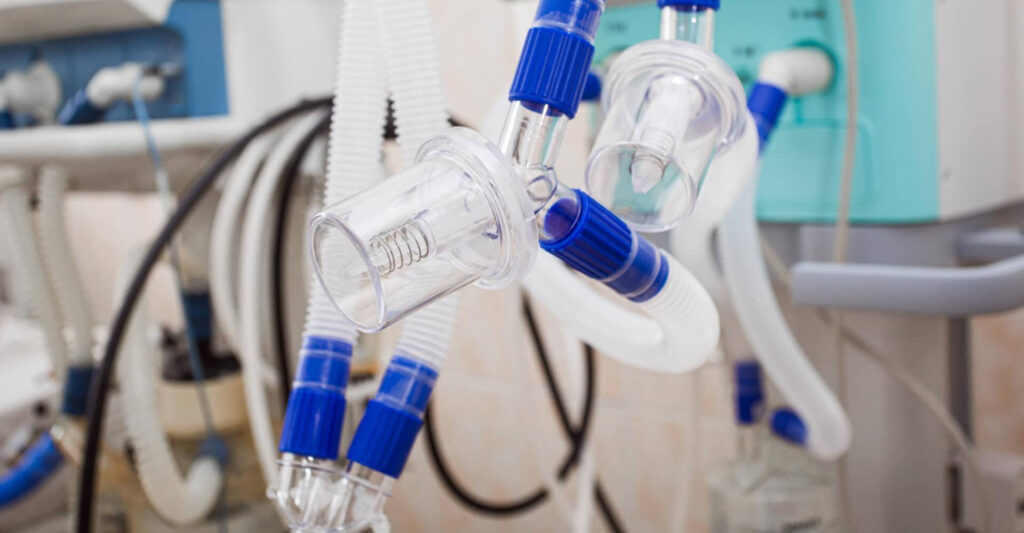
Ventilația mecanică, utilizată frecvent în ATI, prezintă un risc ridicat de contaminare bacteriană. Studiile au arătat că părțile componente, cum ar fi piesele în formă de Y, pot fi contaminate cu Staphylococcus aureus în până la 86,7% din cazuri. Captatoarele de apă, folosite în circuitele ventilatoarelor, pot reprezenta o sursă persistentă de Pseudomonas aeruginosa, chiar și după aplicarea dezinfecției cu alcool 75%. Mai mult, rata de contaminare poate atinge un vârf la aproximativ 8 ore după dezinfectarea inițială, ceea ce subliniază necesitatea unor protocoale stricte și frecvente de dezinfecție.1
Proceduri esențiale pentru curățarea și dezinfectarea ventilatoarelor mecanice invazive2
Organizația Mondială a Sănătății (OMS) subliniază în mod clar faptul că dispozitivele respiratorii, precum ventilatoarele mecanice, trebuie curățate, dezinfectate și, unde este cazul, sterilizate, în funcție de nivelul de risc și de contactul cu pacientul, conform protocoalelor standard și instrucțiunilor producătorului. Aceste măsuri sunt esențiale în prevenirea transmiterii infecțiilor nosocomiale în unitățile de terapie intensivă.
Pe durata utilizării la același pacient, circuitele de respirație de unică folosință nu trebuie schimbate de rutină, deoarece acest lucru poate dispersa aerosoli contaminați. Se recomandă utilizarea de filtre la ambele capete ale ventilatorului (inspirator și expirator), cu înlocuirea acestora la 48 de ore sau mai devreme, în cazul creșterii rezistenței expiratorii. De asemenea, este necesară drenarea zilnică a apei din filtrele de admisie și din recipientul de colectare a condensului de pe linia expiratorie, pentru a preveni acumulările periculoase de lichid în sistemul de ventilație.
Între pacienți, ventilatorul trebuie supus unui proces complet de curățare și dezinfectare. După deconectarea de la pacient, sursa de oxigen și alimentarea electrică, se elimină în siguranță toate componentele de unică folosință (circuit, filtre, valve expiratorii), considerate deșeuri infecțioase. Componentele reutilizabile, precum senzorii de flux, supapele respiratorii, umidificatoarele active și tubulatura expiratorie, sunt transportate în containere închise spre sterilizare sau dezinfectare de nivel înalt, conform specificațiilor producătorului.
Ventilatorul propriu-zis este curățat mai întâi cu detergent, prin ștergere de sus în jos, acordând atenție suprafețelor, ecranului, cablurilor, tăvii și furtunurilor. După uscare, se aplică un dezinfectant compatibil. Este esențial ca soluțiile să fie pregătite în medii bine ventilate și să nu fie amestecate, pentru a evita reacții chimice periculoase.
În final, echipamentul curățat se depozitează într-un spațiu curat, cu risc scăzut de contaminare, asigurându-se un timp de contact de minimum un minut după aplicarea dezinfectantului, înainte de a fi utilizat pentru un alt pacient.
Incubatoarele – medii favorabile pentru dezvoltarea bacteriilor și risc major pentru nou-născuți
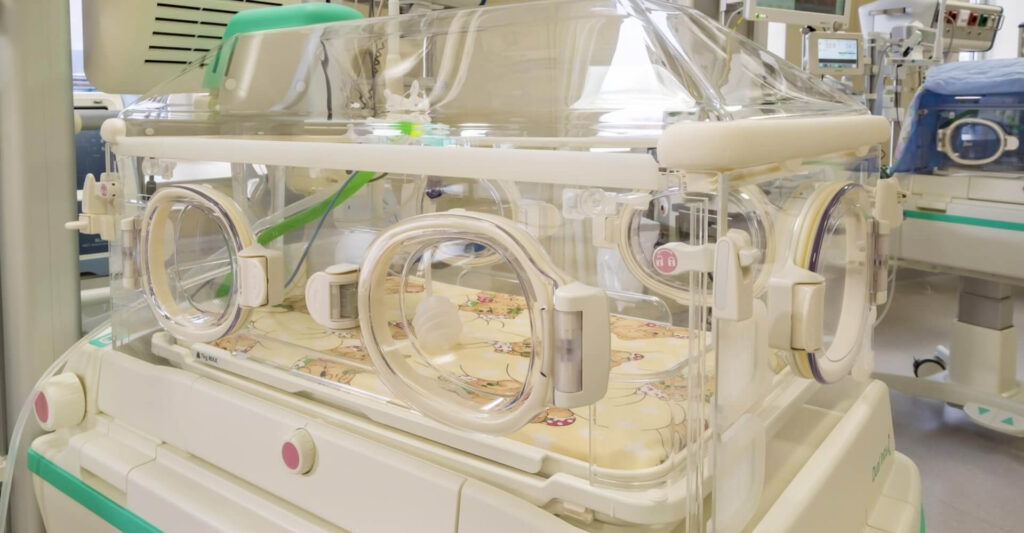
Incubatoarele, esențiale pentru îngrijirea nou-născuților prematuri, pot deveni focare de infecție dacă nu sunt întreținute corect. Temperaturile ridicate (peste 34°C) și umiditatea crescută (peste 60%) favorizează înmulțirea bacteriilor. De asemenea, "punctele reci" din interiorul incubatoarelor pot servi ca adevărate surse de contaminare bacteriană. Aceste condiții au fost asociate cu cazuri de sepsis neonatal cu debut tardiv, o complicație gravă care pune în pericol viața nou-născuților vulnerabili.3
Curățarea și dezinfectarea incubatoarelor în unitățile neonatale4
Ghidurile actuale recomandă ca incubatoarele și echipamentele din unitățile de neonatologie să fie supuse unor proceduri riguroase de curățare și dezinfectare, urmând instrucțiunile producătorului și protocoalele instituției. Curățarea se realizează într-un spațiu curat și bine ventilat, folosind produse compatibile cu materialele echipamentelor.
Este esențial ca suprafețele externe, în special zonele de contact frecvent (mânere, încuietori), să fie curățate zilnic, iar umidificatoarele să fie întreținute cu schimbarea zilnică a apei sterile. Curățarea completă, inclusiv demontarea componentelor pentru o igienizare temeinică, trebuie efectuată periodic, în funcție de utilizarea echipamentului, iar în cazul incubatoarelor ocupate mai mult de 7 zile, se recomandă dezinfectarea terminală la intervale regulate.
Personalul responsabil trebuie să fie instruit corespunzător în tehnicile de curățare, aplicând metode precum ștergerea de sus în jos și utilizarea tehnicii în „S” pentru a evita contaminarea încrucișată. De asemenea, respectarea riguroasă a igienei mâinilor, conform recomandărilor Organizației Mondiale a Sănătății, este crucială pentru prevenirea transmiterii infecțiilor la nou-născuți.
Echipamentele curățate trebuie depozitate în spații dedicate, ferite de contaminare, pentru a menține un mediu sigur până la următoarea utilizare.
Biofilmul – un obstacol invizibil în calea dezinfecției eficiente
Un aspect adesea subestimat în controlul infecțiilor nosocomiale este formarea biofilmului: o comunitate de microorganisme care se atașează de o suprafață și este încorporată într-o matrice de substanțe polimerice extracelulare (EPS) puternic hidratate5. Bacteriile încorporate în biofilm pot fi de până la 1500 de ori mai rezistente la acțiunea biocidelor decât cele care cresc în medii lichide, ceea ce face ca dezinfecția suprafețelor uscate să fie considerabil mai dificilă.6 Această protecție explică de ce, chiar și după curățarea terminală, pot exista contaminări reziduale persistente, în special pe suprafețele greu accesibile ale ventilatoarelor, incubatoarelor și altor dispozitive medicale.7
Mai grav este faptul că germenii multirezistenți, precum MRSA, VRE și bacilii Gram-negativi MDR, au capacitatea de a supraviețui în biofilm, ceea ce crește riscul transmiterii infecțiilor între pacienți.8 Astfel, eliminarea biofilmului necesită nu doar o dezinfectare de rutină, ci protocoale specializate și produse capabile să penetreze structura protectoare a acestuia, altfel dezinfecția rămâne ineficientă.
Transmiterea exogenă a germenilor în ATI și importanța dezinfectării
Transmiterea germenilor multirezistenți în secțiile ATI este frecventă și adesea prevenibilă. 59,5% din infecțiile cu Pseudomonas aeruginosa pot fi evitate prin măsuri stricte de igienă și dezinfecție.9 De asemenea, dacă un pacient anterior a fost colonizat cu bacterii multirezistente, riscul ca următorul pacient să se infecteze crește semnificativ.10 Suprafațele, dar și echipamentele de ventilație mecanică, sunt vectori dovediți în transmiterea acestor germeni.9
Recomandări pentru eficientizarea dezinfectării
Pentru a preveni infecțiile, specialiștii recomandă:
- Dezinfectarea componentelor critice (piese ventilatoare, captatoare de apă, suprafețe incubatoare) la intervale regulate, de preferat la maxim 8 ore;
- Înlocuirea echipamentelor reutilizabile cu dispozitive de unică folosință acolo unde este posibil, pentru a limita riscul de contaminare încrucișată;10
- Testarea regulată a sensibilității bacteriilor la biocide pentru a ajusta strategiile de dezinfecție;11
- Monitorizarea atentă a apariției biofilmului și aplicarea unor protocoale dedicate pentru îndepărtarea sa;
- Respectarea strictă a igienei mâinilor înainte și după manipularea echipamentelor medicale, conform recomandărilor OMS.
Dezinfectanți recomandați pentru zone critice
Utilizarea dezinfectanților de nivel înalt, eficienți și adaptați condițiilor din teren, este esențială pentru prevenirea infecțiilor nosocomiale. Printre aceștia se numără:


- Oxoklin: Conține 5% acid peracetic, 11% peroxid de hidrogen și 1,5% etanol. Asigură o sterilizare chimică la rece în doar 15 minute. Are efect bactericid (inclusiv asupra MRSA și Enterococcus faecium), micobactericid, tuberculocid, levuricid, fungicid, sporicid (inclusiv pe Clostridium difficile) și virucid. Este activ și în prezența materiei organice, precum și la temperaturi scăzute.
- Peroklin: Este un detergent-dezinfectant de nivel înalt, formulat cu 6% peroxid de hidrogen și 0,35% clorură de didecildimetilamoniu. Asigură o dezinfectare de nivel înalt în 60 de minute, având efect bactericid (inclusiv pe MRSA, Acinetobacter baumannii, Klebsiella pneumoniae), micobactericid, tuberculocid, levuricid, fungicid, sporicid (inclusiv pe Clostridium difficile) și virucid pe virusuri încapsulate. Nu spumează și este activ în prezența materiei organice.
Dezinfectarea - una dintre cele mai importante componente ale prevenției infecțiilor nosocomiale
Prevenția infecțiilor nosocomiale în secțiile critice începe cu alegerea corectă a dezinfectanților și respectarea riguroasă a protocoalelor de dezinfecție. Echipamentele medicale, în special cele utilizate în ventilația mecanică și incubatoarele, necesită o atenție sporită pentru a reduce contaminarea bacteriană, inclusiv cu germeni multirezistenți.
Dezinfectarea eficientă nu mai poate fi privită ca un simplu gest de rutină, ci trebuie tratată ca o intervenție clinică esențială în prevenție, având același nivel de importanță ca administrarea antibioticelor sau implementarea măsurilor de izolare. Într-un context epidemiologic dominat de bacterii rezistente, orice suprafață nedezinfectată corespunzător poate deveni veriga slabă într-un lanț al transmiterii infecțiilor, punând astfel în pericol viața pacienților critici și siguranța personalului medical. Prin urmare, aplicarea constantă și corectă a măsurilor de dezinfecție rămâne unul dintre cei mai importanți piloni în protejarea sănătății în mediul spitalicesc.
Bibliografie
1Sui Y-S, Wan G-H, Chen Y-W, Ku H-L, Li L-P, Liu C-H, et al. Effectiveness of bacterial disinfectants on surfaces of mechanical ventilator systems. Respir Care. 2012;57(2):250–6.
3Stoll B. J. et al. 1996. Late-onset sepsis in very low birth weight neonates: a report from the National Institute of Child Health and Human Development Neonatal Research Network. J. Pediatr. 129:63–71.
5Herrling M.P, Lackner S., Nirschl N., Horn H., Guthausen G. (2019, 04 23). Chapter Four - Recent NMR/MRI studies of biofilm structures and dynamics. Annual Reports on NMR Spectroscopy, 97
6Fux C, Costerton J, Stewart P, Stoodley P. Survival strategies of infectious biofilms. Trends Microbiol. 2005;13(1):34–40.
7Vickery K, Deva A, Jacombs A, Allan J, Valente P, Gosbell I. Presence of biofilm containing viable multiresistant organisms despite terminal cleaning on clinical surfaces in an intensive care unit. J Hosp Infect. 2012;80(1):52–5.
8Nseir S, Blazejewski C, Lubret R, Wallet F, Courcol R, Durocher A. Risk of acquiring multidrug‐resistant Gram‐negative bacilli from prior room occupants in the intensive care unit. Clin Microbiol Infect. 2011;17(8):1201–8.
9 Agodi, A., Barchitta, M., Cipresso, R., Giaquinta, L., Romeo, M. A., & Denaro, C. (2007, 05 15). Pseudomonas aeruginosa carriage, colonization, and infection in ICU patients. Intensive Care Medicine, 33, 1155-1161.
10 Li, Y.-C., Lin, H.-L., Liao, F.-C., Wang, S.-S., Chang, H.-C., Hsu, H.-F., . . . Wan, G.-H. (2018, 03 16). Potential risk for bacterial contamination in conventional reused ventilator systems and disposable closed ventilator-suction systems. Plos One, 13(3).
11Kelemen, J., Sztermen, M., Dakos, E. K., Budai, J., Katona, J., Szekeressy, Z., . . . Michelisz, F. (2024, 08 30). Complex Infection-Control Measures with Disinfectant Switch Help the Successful Early Control of Carbapenem-Resistant Acinetobacter baumannii Outbreak in Intensive Care Unit. Antibiotics, 13(9).
Sursă foto: Freepik





























